 Prendre RDV en ligne
Prendre RDV en ligne

La lithiase urinaire correspond à la présence d’un ou de plusieurs calculs dans les voies urinaires. C’est une maladie très fréquente (près de 2% de la population française) et récidivante (50% des cas).
La survenue de lithiase dépend de 2 facteurs : augmentation dans les urines de la teneur en éléments minéraux et stagnation du flux urinaire.
Divers éléments minéraux sont éliminés normalement dans les urines (calcium, phosphate, urate, oxalate, ..).
L’élévation de leur concentration urinaire aboutit à leur agrégation puis la formation d’un calcul ou lithiase. Cette élévation est due soit à l’augmentation de son élimination par les reins, soit à la diminution de la quantité d’urines produite ou sa stagnation dans l’appareil urinaire.
Des modifications de l’acidité de l’urine conduisent également à la fabrication de certaines lithiases :
– urine acide (pH inférieur à 6) pour les calculs d’acide urique et de cystine
– urine alcaline (pH supérieur à 7) pour les calculs phospho calciques.
La lithiase calcique (composée majoritairement de calcium) est la plus fréquente en France (près de 90% des cas). Les calculs calciques sont constitués d’oxalates (50%), de phosphates ou de carbonates de calcium. Ils sont opaques aux rayons X et donc visibles sur les radiographies standards.
La lithiase phosphatique (10 % des cas, surtout chez les femmes) est formée de calculs de phosphate ammoniaco-magnésien, bien visibles aux rayons X. Ils se forment en général en présence de bactéries (Proteus, Enterobacter) dans une urine alcaline. Elle aboutit parfois à un moulage de l’ensemble des cavités urinaires et prend le nom de calcul coralliforme.
La lithiase urique est moins fréquente (5 à 10 % des cas, surtout chez l’homme) et survient toujours en milieu acide. Les calculs sont faits d’acide urique. Ils sont transparents aux rayons X.
Les autres variétés sont beaucoup plus rares : cystinique, xanthique ou médicamenteuse.
Ces différences justifient de la réalisation d’un bilan phospho calcique systématique dans la prise en charge de lithiase urinaire.

Il faut distinguer la forme chronique de la maladie lithiasique de la forme urgente douloureuse en cas migration lithiasique.
La migration lithiasique ou colique néphrétique qui évolue sur quelques heures ou quelques jours et traduit la descente de la lithiase depuis le rein jusqu’à son élimination vésicale puis lors de la miction.
Elle se traduit par une violente douleur en coup de poignard dans la partie arrière de l’abdomen. La douleur irradie vers le bas. Elle évolue par pics douloureux et aucune position ne permet de la soulager. Si la lithiase est au contact de la vessie, la douleur est accompagnée d’envies d’uriner fréquentes et parfois irrépressibles. Dans tous les cas, la crise s’accompagne de sang dans les urines visibles sous sous forme microscopique (bandelette urinaire).
La maladie lithiasique qui évolue sur plusieurs mois ou années aboutit à la constitution d’une ou plusieurs lithiases dans les voies urinaires.
La lithiase peut n’entrainer aucune gêne et être découverte au cours d’un examen radiologique (le plus souvent échographique). Elle peut aussi entraîner des douleurs moins typiques, chroniques, évoluant par crises lombaires ou du flanc, et parfois de simples brûlures pendant les mictions.
Enfin, la lithiase peut se manifester par une hématurie isolée (présence de sang dans l’urine) soit sous forme macroscopique visible soit sous forme microscopique, détectée à la bandelette ou l’ECBU.
L’échographie permet de voir les calculs sous la forme d’une image brillante hyper échogène avec un cône d’ombre postérieur. On mesure sa taille, évalue sa position et son retentissement sur le rein et la voie urinaire (dilatation).
La radiographie standard de l’abdomen (ASP) montre plus précisément la taille et la position des calculs opaques aux rayons X sans analyser le retentissement rénal.
L’urographie intraveineuse permet de localiser la lithiase sur son trajet urétéral et le retentissement qu’elle entraine et de découvrir une éventuelle malformation urinaire associée.
Le scanner abdominal sans injection est actuellement le meilleur moyen diagnostique. Il permet de mettre en évidence les petits calculs radio opaques ou transparents difficilement visibles sur les examens habituels.
Le bilan biologique comporte :

Il repose sur la destruction de la lithiase par voie extracorporelle, endoscopique ou percutanée.
La lithotricie extracorporelle consiste en une fragmentation de la lithiase par ondes de choc crées par un générateur. Plusieurs sources d’énergie existent. Le calcul est repéré par échographie et radiographie et le générateur délivre une puissance permettant de fragmenter la lithiase en petits éclats qui s’élimineront par les voies naturelles. Ce traitement s’effectue en ambulatoire sans anesthésie contrairement aux autres traitements qui nécessitent hospitalisation et anesthésie générale.
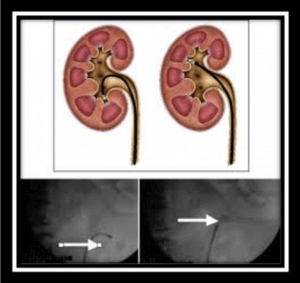
L’urétéroscopie rigide ou souple permet de diriger un appareil endoscopique jusqu’au niveau de la lithiase pour la fragmenter en utilisant une source Laser ou des ondes de chocs pneumatiques. Ce traitement nécessite la mise en place d’une sonde interne JJ. Cette sonde est ôtée secondairement lorsque les fragments lithiasiques sont éliminés.
La chirurgie percutanée est réservée aux calculs volumineux et nécessite de ponctionner le rein sous contrôle échographique pour accéder aux cavités rénales. La lithiase est ensuite détruite sous contrôle visuel endoscopique. Un drain externe est conservé pendant quelques jours.
Les mesures diététiques dépendent de la nature des calculs, mais il est impératif d’augmenter la ration hydrique journalière pour obtenir 2 litres d’urines par jour. Il est également important de bien répartir la prise de boisson tout au long de la journée et notamment le soir, puisque la fabrication des calculs se produit essentiellement pendant la nuit.
En cas de lithiase calcique, il faut limiter la consommation de fromages à pâte dure riche en calcium et diminuer la consommation de certains aliments : chocolat, légumes type épinard, rhubarbe, oseille riches en oxalate et la consommation de thé et café.
En cas de lithiase urique, il faut alcaliniser les urines en buvant du Vichy Célestins riche en bicarbonates, limiter la prise de protéines (charcuterie, viande, crustacés…)
Une surveillance régulière par échographie ou radiographie permet de contrôler la croissance des lithiases et de s’assurer du bon respect des règles diététiques.

Il est de traiter par voie endoscopique des calculs situées dans les cavités rénales, qui ne sont pas accessibles à un endoscope rigide et résistant à la lithotritie extra corporelle. On utilise une fibre Laser qui sera guidée pour traiter visuellement la cible désirée.
Cette intervention consiste à introduire un appareil endoscopique souple jusque dans les cavités rénales en remontant par l’uretère depuis la vessie. Après exploration des différentes cavités, le traitement de la pathologie est effectué : extraction ou pulvérisation de calcul à la fibre Laser.
Cette intervention est réalisée au cours d’une hospitalisation ambulatoire, sous anesthésie générale.
Pour en savoir plus sur l’urétéroscopie, vous pouvez consulter cette vidéo :
Une consultation anesthésiste s’assurera de l’absence de contre indications opératoires. Une analyse d’urines est réalisée avant l’intervention pour vérifier la stérilité des urines ou traiter une éventuelle infection. Une infection urinaire non traitée pourrait conduire à repousser la date de votre opération.
En prévention d’une infection, vous recevrez une dose d’antibiotique au début de l’intervention.
N’oubliez pas de ramener vos radios pour le traitement des calculs urinaires.
Le chirurgien accède par endoscopie (par les voies naturelles) à l’uretère et aux cavités rénales dans lesquelles il peut « naviguer » grâce à la souplesse et la flexibilité des instruments.
Au contact du calcul, le chirurgien utilisera une fibre laser qui lui permettra de vaporiser le calcul de taille suffisamment petite pour favoriser leur évacuation naturelle dans les urines. En cas de taille intermédiaire, il utilise une sonde panier qui permet d’extraire les lithiases en vue d’une analyse chimique.
Le temps de l’intervention est variable en fonction de la taille du calcul (1 heure par cm3 de calcul)
En fin d’intervention, une sonde JJ est laissée en place pour quelques jours. Elle permet de faciliter l’évacuation des urines et des petits éléments lithiasiques. Elle est habituellement accrochée à une petite ficelle qui sort par le canal urétral et qui permettra son extraction secondairement. Lorsqu’un deuxième temps endoscopique est prévu, on ne met pas en place de ficelle d’extraction.
La difficulté la plus fréquente (10%) consiste en l’échec de progression dans l’uretère à cause d’un calibre urétéral trop étroit. C’est pourquoi la nécessité de plusieurs temps opératoires est toujours envisagée, si l’uretère n’est pas préparé ou bien si le calcul à traiter est volumineux.
Après s’être assuré que le patient urine normalement, la sortie est autorisée. Un traitement par antalgiques et anti inflammatoires peut être prescrit pour une durée de quelques jours.
La reprise d’activité professionnelle est envisageable 3 à 7 jours après l’intervention.
Habituellement, il n’y a pas de soins à prévoir. Des boissons abondantes et régulières sont nécessaires pour favoriser l’évacuation de fragments résiduels. Un courrier sera adressé à votre médecin traitant pour le tenir informé de votre état de santé.
La reprise de vos activités est rapide. La consultation postopératoire interviendra dans les 2 mois avec un contrôle radiographique pour s’assurer de la disparition des calculs.
Elles sont très rares (1 à 2% des cas). Saignements ou rétrécissement de l’uretère secondaires à l’intervention, perforation de l’uretère habituellement simples à traiter par sonde interne prolongée. Une infection urinaire est toujours possible malgré les précautions prises avant et pendant l’intervention. Un traitement antibiotique adapté permet de traiter cette affection.
L’urétéroscopie souple est une méthode sure pour explorer et traiter des calculs dans des cavités rénales jusqu’alors peu accessibles. Parfois, la difficulté d’accès ou le nombre de calculs peut nécessiter plusieurs temps endoscopique mais avec l’objectif d’un traitement complet et définitif.

 Prendre RDV en ligne
Prendre RDV en ligne